Tài liệu “Quy định 5S tại Phòng lấy mẫu xét nghiệm” được xây dựng nhằm chuẩn hóa công tác tổ chức không gian, quản lý vật tư – trang thiết bị, bố trí hồ sơ và duy trì môi trường sạch – an toàn tại khu vực lấy mẫu. Đây là khâu đầu tiên trong quy trình xét nghiệm, ảnh hưởng trực tiếp đến chất lượng mẫu, độ chính xác của kết quả và trải nghiệm của người bệnh.
Nội dung tài liệu tập trung vào các nguyên tắc cốt lõi của 5S:
Sàng lọc: duy trì đúng danh mục trang thiết bị, dụng cụ lấy mẫu, vật tư tiêu hao, khử khuẩn và hồ sơ chuyên môn; loại bỏ vật dụng ngoài danh mục nhằm tối ưu không gian làm việc và giảm nguy cơ lây nhiễm.
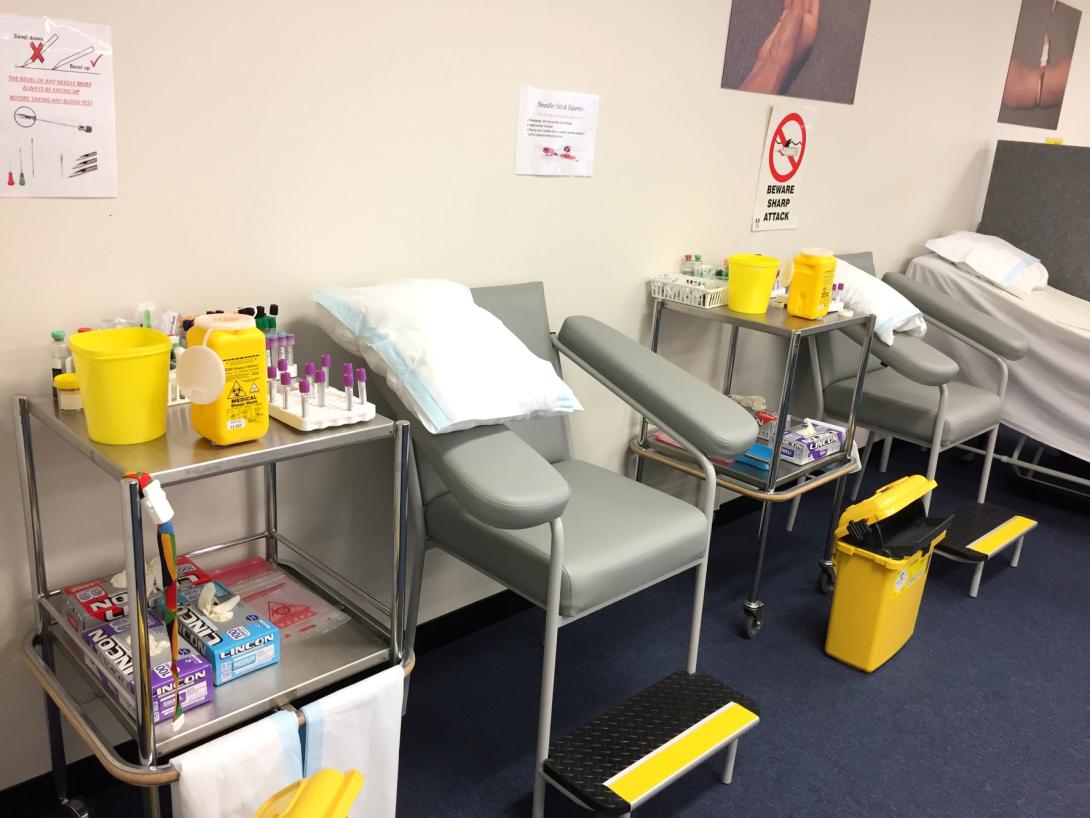
Sắp xếp: bố trí ghế lấy mẫu, bàn thao tác, xe vật tư, tủ đựng dụng cụ, hộp an toàn kim sắc nhọn, tủ lưu hồ sơ và khu vực chờ theo sơ đồ chuẩn hóa; dán nhãn nhận diện và đánh dấu vị trí để dễ tìm – dễ lấy – dễ hoàn trả.
Kiểm tra – vệ sinh (Shine): thực hiện vệ sinh bề mặt làm việc, khu vực tiếp đón, ghế bệnh nhân, thiết bị hỗ trợ và sàn phòng theo lịch kiểm soát nhiễm khuẩn; bảo đảm khu vực lấy mẫu sạch sẽ, khô thoáng, không bụi và không tồn dư sinh phẩm.
Chuẩn hóa: thiết lập quy trình chuẩn về chuẩn bị vật tư, kiểm tra hạn dùng, tiếp nhận người bệnh, lấy mẫu, bảo quản mẫu, vận chuyển mẫu và xử lý chất thải; chuẩn hóa nhãn, sơ đồ bố trí phòng, nhật ký kiểm tra vật tư và bảng kiểm an toàn sinh học.
Duy trì: phân công trách nhiệm cụ thể cho nhân viên lấy mẫu, kỹ thuật viên xét nghiệm, nhân viên vệ sinh và mạng lưới chất lượng; thực hiện giám sát định kỳ, báo cáo bất thường và cải tiến liên tục nhằm bảo đảm sự ổn định – đồng bộ của hoạt động lấy mẫu.
Ngoài ra, tài liệu cũng quy định các yêu cầu về an toàn sinh học cấp I–II, sử dụng trang bị bảo hộ cá nhân, quy định vùng sạch – vùng bẩn, xử lý kim tiêm và vật sắc nhọn, cũng như yêu cầu tuân thủ hướng dẫn kiểm soát nhiễm khuẩn của bệnh viện.
Quy định này giúp xây dựng phòng lấy mẫu xét nghiệm ngăn nắp – an toàn – chuyên nghiệp, nâng cao độ chính xác của mẫu bệnh phẩm, giảm nguy cơ phơi nhiễm và tăng sự hài lòng của người bệnh.
- Đăng nhập để gửi ý kiến

