Bệnh nhân ung thư có nguy cơ bị thuyên tắc tĩnh mạch tăng gấp 6 lần so với người không bị ung thư. Trong tất cả các trường hợp thuyên tắc huyết khối tĩnh mạch, 19,8 % bệnh nhân TTHKTM phát hiện bị ung thư. Tần suất TTHKTM hàng năm ở BN ung thư khoảng ≈ 1/250. Trong tất cả các trường hợp ung thư, chỉ 15% bị TTHKTM có triệu chứng, và có tới 50% phát hiện TTHKTM qua kết quả tử thiết. TTHKTM là nguyên nhân tử vong thứ 2 ở bệnh nhân, mức độ lan rộng, thời gian bị ung thư, phương pháp điều trị… ung thư, sau chính căn bệnh này. Có nhiều yếu tố làm tăng nguy cơ thuyên tắc huyết khối ở bệnh nhân ung thư như vị trí u (cao nhất ở những bệnh nhân u não, ung thư biểu mô tuyến phổi, buồng trứng, tụy, đại tràng, dạ dày tiền liệt tuyến, thận, và ung thư máu).
1. Đánh giá nguy cơ huyết khối:
2. Đánh giá nguy cơ xuất huyết:
Tham khảo và sử dụng Bảng chống chỉ định của kháng đông
3. Phác đồ dự phòng TTHKTM trên bệnh nhân nội ung thư:
3.1. Dự phòng tiên phát
Sử dụng các biện pháp dự phòng trên nhóm bệnh nhân có nguy cơ cao huyết khối tĩnh mạch không kèm theo tiền sử huyết khối trước đó.
Cần cân nhắc dự phòng: đánh giá lợi ích - nguy cơ dự phòng thuốc kháng đông, giá thành điều trị, cách sử dụng thuốc (uống hoặc tiêm), tình trạng bệnh nhân nội trú hay ngoại trú.
3.1.1. Dự phòng huyết khối tĩnh mạch trên bệnh nhân nội ung thư nhập viện
Đây là nhóm nguy cơ cao huyết khối tĩnh mạch, điều trị dự phòng giúp giảm tỷ lệ bị huyết khối, tuy nhiên chưa rõ rệt về hiệu quả giảm tỷ lệ tử vong.
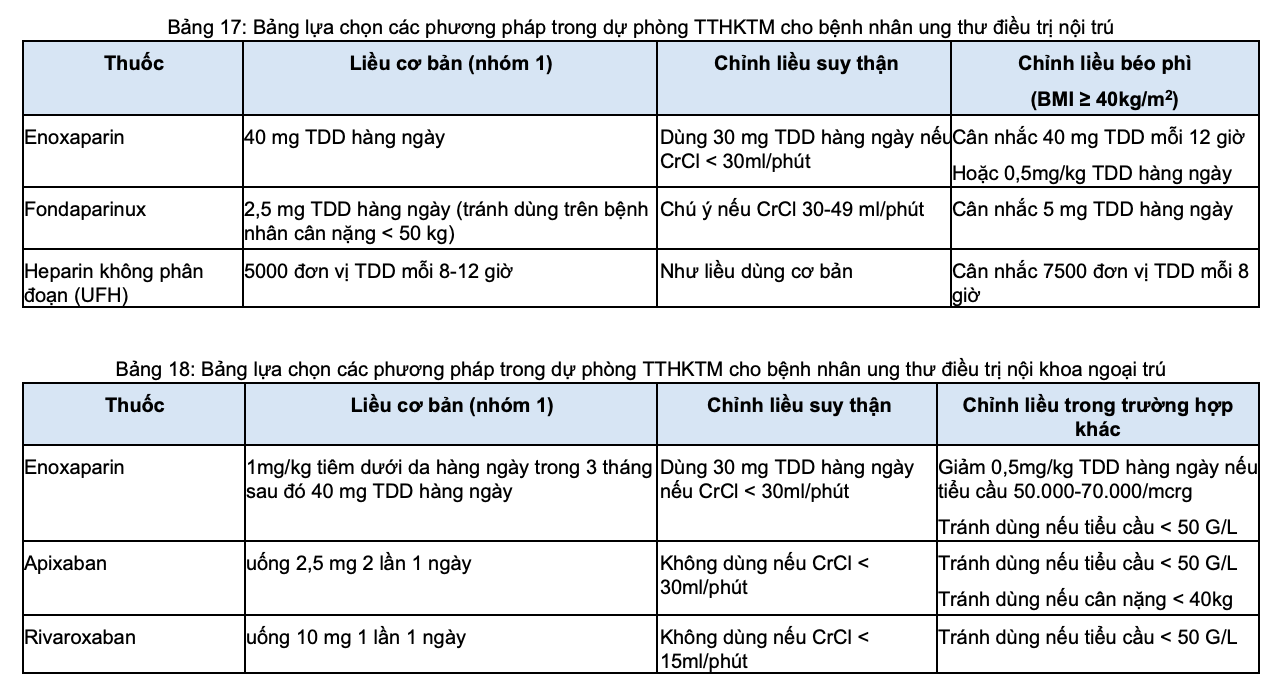
- Dự phòng bằng thuốc: Bệnh nhân ung thư điều trị nội trú có/không kèm theo giảm vận động, nên dự phòng huyết khối bằng thuốc nếu không có nguy cơ biến chứng (ví dụ: bn mới phẫu thuật, xuất huyết đại thể, giảm tiểu cầu <50,000/microL).
+ Ưu tiên sử dụng heparin trọng lượng phân tử thấp (LMWH) hơn DOAC do nguy cơ xuất huyết thấp hơn (qua 2 nghiên cứu MAGELLAN và ADOPT so sánh sử dụng rivaroxaban uống 10 mg/ngày hoặc apixaban uống 2,5 mg/ngày với enoxaparin 40 mg/ngày TDD cho thấy nguy cơ xuất huyết tăng gấp 2-6 lần ở nhóm dùng thuốc uống DOAC với tỷ lệ xuất huyết lần lượt là 2,8 >< 1,2% và 3 ><0,5 %).
Thuốc và liều điều trị theo Bảng 4
(Xem phần. Bảng 4. Tổng hợp các biện pháp dự phòng TTHKTM và chỉ định)
- Nếu bệnh nhân có chống chỉ định sử dụng thuốc kháng đông: Có thể sử dụng các biện pháp dự phòng cơ học.
3.1.2. Dự phòng huyết khối trên bệnh nhân ngoại trú
- Đánh giá nguy cơ
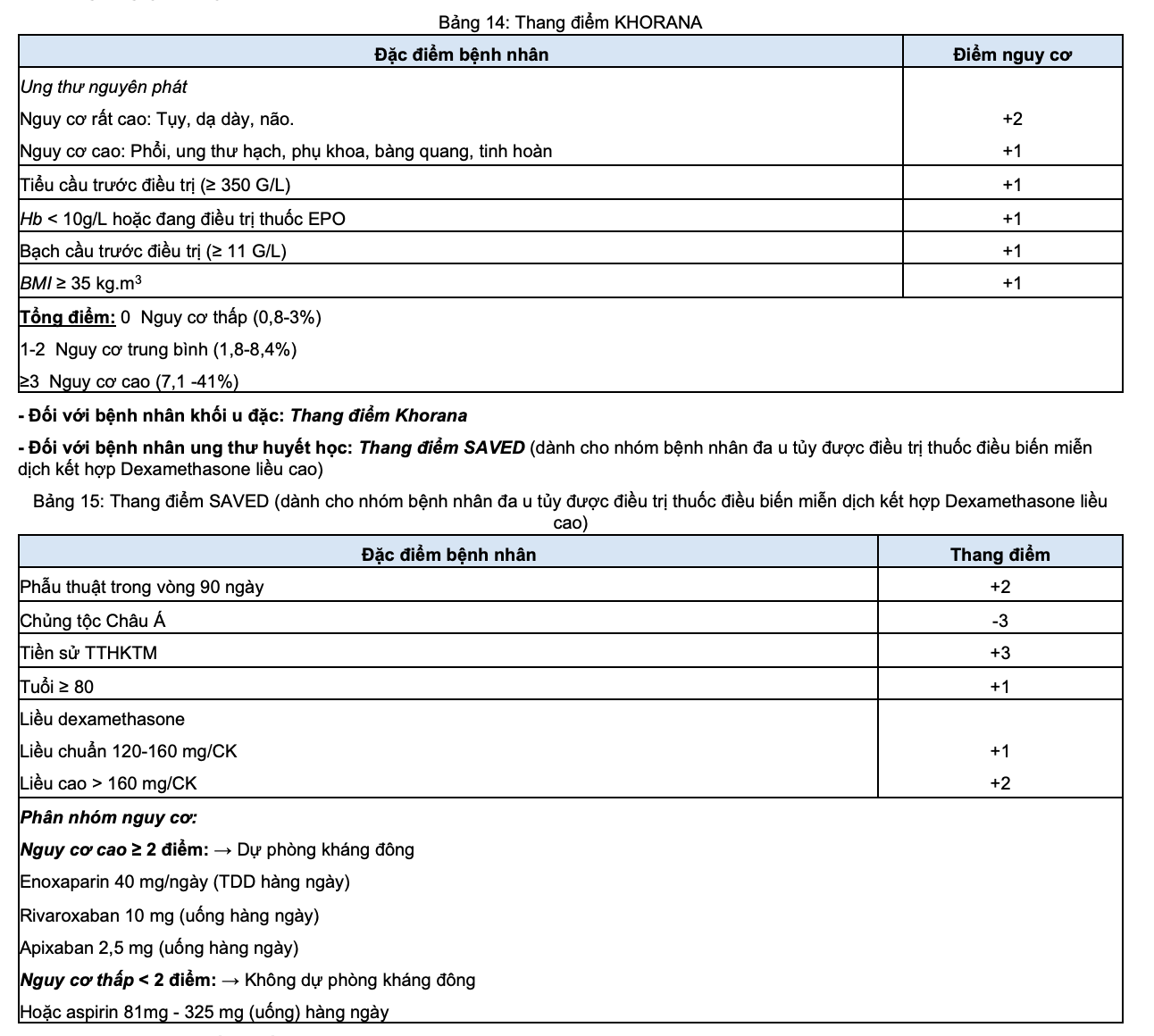
+ Đánh giá nguy cơ dựa vào thang điểm Khorana.
+ Kèm theo có thể kết hợp thêm một số yếu tố khác đánh giá tăng nguy cơ huyết khối: phác đồ điều trị có thuốc điều biến miễn dịch trong đa u tủy như Thalidomide, và 2 giá trị xét nghiệm Soluble P-selectin, D-Dimer, Fibrinogen, phân đoạn prothrombine 1 +2, thời gian aPTT, thời gian Prothrombine.
- Chỉ định dự phòng huyết khối: Cần được cân nhắc kỹ trên từng trường hợp cụ thể, cần đánh giá các nguy cơ (xuất huyết) và lợi ích dự phòng mang lại.
+ Nhóm nguy cơ thấp, Khorana < 2 điểm: Không chỉ định dự phòng huyết khối tiên phát, tuy nhiên có thể dự phòng bước 2 với nhóm bệnh nhân nguy cơ cao như tiền sử huyết khối nhưng không được điều trị liên tục.
+ Nhóm nguy cơ cao, Khorana ≥ 3 điểm hoặc các bệnh nhân có Khorana < 3 điểm kèm theo các yếu tăng nguy cơ khác như sử dụng thuốc điều biến miễn dịch trong đa u tủy, tiền sử huyết khối động mạch (nhồi máu, đột quỵ…): Có chỉ định dự phòng huyết khối tiên phát.
- Phác đồ và liều điều trị: Nhìn chung các hướng dẫn lâm sàng ung thư đều thống nhất sử dụng một trong hai nhóm thuốc
+ Thuốc ức chế Xa như apixaban hoặc rivaroxaban
+ Heparin trọng lượng phân tử thấp (LMWH)
+ Kết quả qua các thử nghiệm lâm sàng cho thấy hiệu quả dự phòng tương tự nhau ở cả 2 nhóm.
+ Trong một số trường hợp bệnh nhân đa u tủy được điều trị thuốc điều biến miễn dịch kết hợp dexamethasone, có thể sử dụng thuốc aspirin như liệu pháp dự phòng huyết khối nếu nguy cơ theo thang điểm SAVED thấp < 2 điểm.
+ Liều điều trị theo bảng 2
3.2. Dự phòng tái phát
Tỷ lệ tái phát huyết khối tĩnh mạch tăng lên 21% ở những bệnh nhân có tiền sử huyết khối trước đó (cao gấp 3-4 lần so với nhóm không có tiền sử huyết khối).
3.2.1. Đánh giá nguy cơ huyết khối tái phát
Một số thang điểm nguy cơ được đưa ra để đánh giá nguy cơ huyết khối thứ phát. Tuy nhiên các thang điểm chưa được áp dụng rộng rãi trên lâm sàng và cần thêm các bằng chứng từ thử nghiệm lâm sàng chứng minh giá trị dự đoán của các bảng nguy cơ này. Thử nghiệm CLOT và CANTHANOX cho thấy một số yếu tố tăng nguy cơ huyết khối thứ phát bao gồm:
- Sử dụng thuốc kháng đông không đủ liều (do liều thấp đặc biệt Wafarin, do hấp thu kém, không tuân thủ điều trị, dừng điều trị kháng đông do xuất huyết, hoặc do biến chứng điều trị).
- Một số yếu tố liên quan người bệnh:
+ Tuổi trẻ < 65 (OR 3,0; 95% CI 1,9-4,9)
+ Huyết khối phổi lúc chẩn đoán ban đầu (OR 1,9; 95% CI 1,2-3,1)
+ Bệnh ung thư mới được chẩn đoán <3 tháng (OR 2,0; 95% CI 1,5-3,6)
- Một số yếu tố liên quan bệnh ung thư:
+ Nguy cơ cao: ung thư tụy, phổi, vú, đại trực tràng…
+ Bệnh ung thư tiến triển, giai đoạn di căn.
3.2.2. Chỉ định và thuốc dự phòng huyết khối thứ phát
Tương tự như dự phòng tiên phát cho nhóm nguy cơ cao.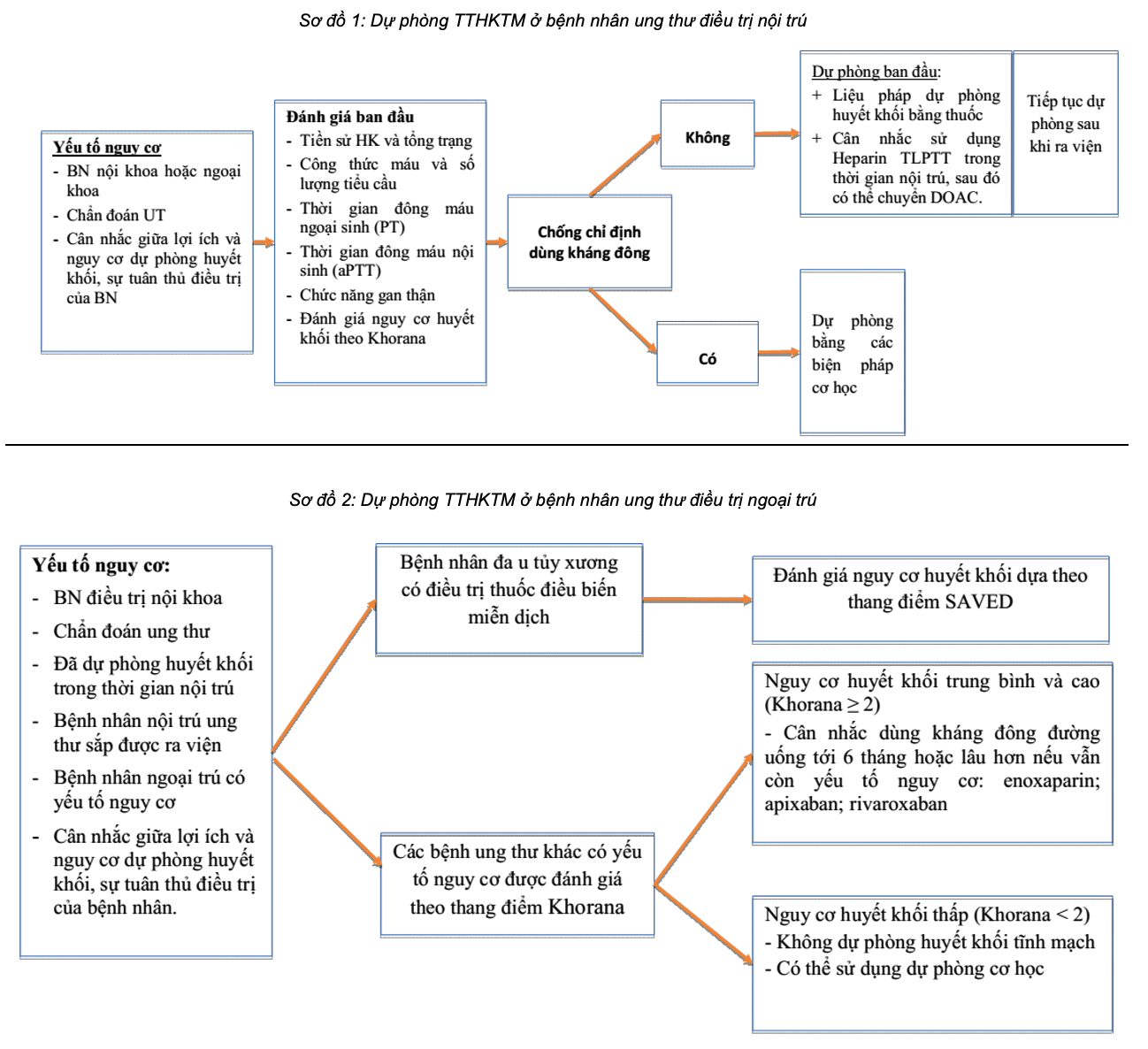
- Đăng nhập để gửi ý kiến

