1. Đại cương
Bệnh phổi tắc nghẽn mạn tính (BPTNMT) là bệnh hô hấp phổ biến có thể phòng và điều trị được. Đây là bệnh lý không đồng nhất, đặc trưng bởi các triệu chứng hô hấp mạn tính (khó thở, ho, khạc đờm) và các đợt cấp do tình trạng bất thường của đường thở (viêm phế quản, viêm tiểu phế quản) và/hoặc phế nang (khí phế thũng) gây ra tắc nghẽn đường thở dai dẳng và tiến triển. Nguyên nhân gây BPTNMT liên quan đến sự phơi nhiễm với các hạt hoặc khí độc hại và các yếu tố chủ thể bao gồm phổi kém phát triển khi còn nhỏ, đột biến gen SERPINA1 gây ra thiếu hụt alpha 1 antitrysin. Khói thuốc lá, thuốc lào là yếu tố nguy cơ chính, ô nhiễm không khí và khói chất đốt sinh hoạt cũng là yếu tố nguy cơ quan trọng gây BPTNMT. Các bệnh đồng mắc và đợt kịch phát làm nặng thêm tình trạng bệnh và tăng tử vong.
BPTNMT là một trong những nguyên nhân hàng đầu gây bệnh tật và tử vong trên toàn thế giới dẫn đến gánh nặng kinh tế xã hội ngày càng gia tăng. Dựa trên các nghiên cứu dịch tễ học, số ca mắc BPTNMT ước tính là khoảng 385 triệu năm 2010, với tỷ lệ mắc trên thế giới là 11,7% và khoảng 3 triệu ca tử vong hàng năm. Ở Việt Nam, nghiên cứu về dịch tễ học của BPTNMT năm 2009 cho thấy tỷ lệ mắc ở người > 40 tuổi là 4,2%. Với sự gia tăng tỷ lệ hút thuốc lá tại các nước đang phát triển và sự già hóa dân số ở những quốc gia phát triển, tỷ lệ mắc BPTNMT được dự đoán sẽ tăng cao trong những năm tới và đến năm 2030 ước tính có trên 4,5 triệu trường hợp tử vong hàng năm do BPTNMT và các rối loạn liên quan.
1.2. Chẩn đoán
a) Chẩn đoán định hướng áp dụng tại cơ sở y tế chưa được trang bị máy đo CNHH
Khai thác kỹ tiền sử tiếp xúc với các yếu tố nguy cơ gây bệnh, thăm khám lâm sàng và áp dụng bảng điểm lâm sàng để định hướng chẩn đoán:
- Bệnh hay gặp ở nam giới trên 40 tuổi.
- Tiền sử: hút thuốc lá, thuốc lào (bao gồm cả hút thuốc chủ động và thụ động). Ô nhiễm môi trường trong và ngoài nhà: khói bếp, khói chất đốt, bụi nghề nghiệp (bụi hữu cơ, vô cơ), hơi, khí độc. Nhiễm khuẩn hô hấp tái diễn, di chứng lao phổi,... Tăng tính phản ứng đường thở (hen phế quản hoặc viêm phế quản co thắt).
- Ho, khạc đờm kéo dài không do các bệnh phổi khác như lao phổi, giãn phế quản,...: là triệu chứng thường gặp. Lúc đầu có thể chỉ có ho ngắt quãng, sau đó ho dai dẳng hoặc ho hàng ngày (là biểu hiện viêm phế quản mạn: ho kéo dài ít nhất 3 tháng trong 1 năm và trong 2 năm liên tiếp), ho khan hoặc ho có đờm, thường khạc đờm về buổi sáng. Ho đờm mủ là một trong các dấu hiệu của đợt cấp do bội nhiễm.
- Khó thở: tiến triển nặng dần theo thời gian, lúc đầu chỉ có khó thở khi gắng sức, sau đó khó thở cả khi nghỉ ngơi và khó thở liên tục. Bệnh nhân “phải gắng sức để thở”, “khó thở, nặng ngực”, “cảm giác thiếu không khí, hụt hơi” hoặc “thở hổn hển”, thở khò khè. Khó thở tăng lên khi gắng sức hoặc nhiễm trùng đường hô hấp.
- Bệnh nhân đến khám ở giai đoạn muộn có thể có biểu hiện mệt mỏi, biếng ăn, sụt cân, yếu hoặc teo cơ. Những dấu hiệu này có giá trị tiên lượng xấu nhưng cũng có thể là biểu hiện của bệnh đồng mắc BPTNMT như lao phổi hoặc ung thư phổi.
- Khám lâm sàng:
+ Giai đoạn sớm của bệnh khám phổi có thể bình thường. Nếu bệnh nhân có khí phế thũng có thể thấy lồng ngực hình thùng, gõ vang, rì rào phế nang giảm.
+ Giai đoạn nặng hơn hoặc trong đợt cấp khám phổi thấy rì rào phế nang giảm, có thể có ran rít, ran ngáy.
+ Giai đoạn muộn có thể thấy những biểu hiện của suy hô hấp mạn tính: tím môi, tím đầu chi, thở nhanh, co kéo cơ hô hấp phụ, biểu hiện của suy tim phải (tĩnh mạch cổ nổi, phù 2 chân, gan to, phản hồi gan tĩnh mạch cổ dương tính).
Khi phát hiện bệnh nhân có các triệu chứng nghi ngờ BPTNMT như trên cần chuyển bệnh nhân đến các cơ sở y tế có đủ điều kiện (tuyến huyện, tuyến tỉnh hoặc tuyến trung ương…) để làm thêm các thăm dò chẩn đoán nhằm chẩn đoán xác định và loại trừ những nguyên nhân khác có triệu chứng lâm sàng giống BPTNMT.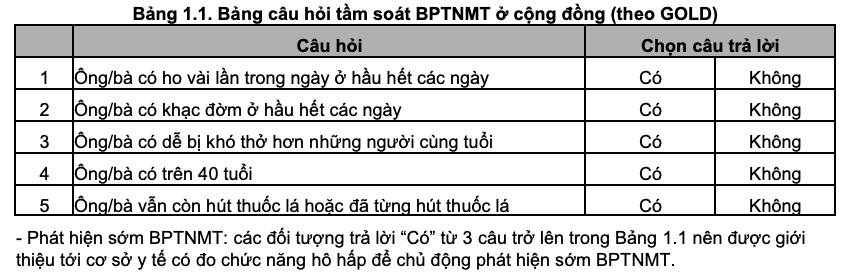
b) Chẩn đoán xác định áp dụng cho cơ sở y tế đã được trang bị máy đo CNHH
Những bệnh nhân có tiền sử tiếp xúc với các yếu tố nguy cơ, có các dấu hiệu lâm sàng nghi ngờ mắc BPTNMT như đã mô tả ở trên, tùy theo tính có sẵn của trang thiết bị và mục đích đánh giá, cần được làm các xét nghiệm sau:
- Đo chức năng hô hấp: kết quả đo CNHH là tiêu chuẩn vàng để chẩn đoán xác định và đánh giá mức độ tắc nghẽn đường thở của bệnh nhân BPTNMT.
Một số điểm cần lưu ý:
+ Cần trang bị máy đo CNHH đảm bảo đủ tiêu chuẩn (xem phụ lục về tiêu chuẩn phòng quản lý) và phải được định chuẩn hằng ngày.
+ Kỹ thuật viên cần được đào tạo về đo CNHH và biết cách làm test hồi phục phế quản (HPPQ).
+ Để thiết lập chẩn đoán xác định, bệnh nhân cần phải ngừng thuốc giãn phế quản trước khi đo CNHH phổi ít nhất từ 4-6 giờ (đối với SABA, SAMA) hoặc 12-24 giờ đối với LABA, LAMA.
Nhận định kết quả:
+ Chẩn đoán xác định khi: rối loạn thông khí tắc nghẽn không hồi phục hoàn toàn sau test hồi phục phế quản: chỉ số FEV1/FVC < 70% sau test HPPQ.
+ Thông thường bệnh nhân BPTNMT sẽ có kết quả test HPPQ âm tính (chỉ số FEV1 tăng < 12% và < 200ml sau test hồi phục phế quản).
+ Dựa vào chỉ số FEV1 giúp đánh giá mức độ tắc nghẽn đường thở (xem mục 1.3).
- X-quang phổi:
+ X-quang phổi nên được thực hiện trước khi đo CNHH để loại trừ các bệnh gây lây nhiễm như lao phổi.
+ BPTNMT ở giai đoạn sớm: hình ảnh X-quang phổi có thể bình thường.
+ Giai đoạn muộn có thể có hình ảnh khí phế thũng: trường phổi 2 bên tăng sáng không đều, cơ hoành hạ thấp và dẹt, có thể thấy cơ hoành hình bậc thang, khoang liên sườn giãn rộng, có thể có bóng (kén) khí hoặc mạch máu ở ngoại biên thưa thớt.
+ X-quang phổi giúp phát hiện một số bệnh phổi đồng mắc hoặc biến chứng của BPTNMT như: u phổi, giãn phế quản, lao phổi, tràn khí màng phổi, suy tim, bất thường khung xương lồng ngực, cột sống...
- CLVT ngực độ phân giải cao (HRCT):
+ Giúp phát hiện sự hiện diện và mức độ khí phế thũng (giãn phế nang), bóng (kén) khí, phát hiện sớm ung thư phổi, giãn phế quản… đồng mắc với BPTNMT.
+ Đánh giá bệnh nhân trước khi chỉ định can thiệp giảm thể tích phổi bằng phẫu thuật hoặc đặt van phế quản một chiều và trước khi ghép phổi.
- Điện tâm đồ: ở giai đoạn muộn có thể thấy các dấu hiệu của tăng áp động mạch phổi và suy tim phải: sóng P cao (> 2,5mm) nhọn đối xứng (P phế), trục phải (> 110°), dày thất phải (R/S ở V6 < 1).
- Siêu âm tim để phát hiện tăng áp lực động mạch phổi, suy tim phải giúp cho chẩn đoán sớm tâm phế mạn.
- Đo độ bão hòa oxy qua da (SpO2) và khí máu động mạch: đánh giá mức độ suy hô hấp, hỗ trợ cho quyết định điều trị oxy hoặc thở máy. Đo SpO2 và xét nghiệm khí máu động mạch được chỉ định ở tất cả các bệnh nhân có dấu hiệu suy hô hấp hoặc suy tim phải.
- Đo thể tích khí cặn, dung tích toàn phổi (thể tích ký thân, pha loãng Helium, rửa Nitrogen…) chỉ định khi: bệnh nhân có tình trạng khí phế thũng nặng, giúp lựa chọn phương pháp điều trị và đánh giá hiệu quả điều trị.
- Đo khuếch tán khí qua màng phế nang-mao mạch (DLCO) bằng đo thể tích ký thân, pha loãng khí Helium… nếu bệnh nhân có triệu chứng khó thở nặng hơn mức độ tắc nghẽn khi đo bằng CNHH.
- Đo thể tích ký thân cần được chỉ định trong những trường hợp nghi ngờ rối loạn thông khí tắc nghẽn nhưng không phát hiện được bằng đo CNHH hoặc khi nghi ngờ rối loạn thông khí hỗn hợp.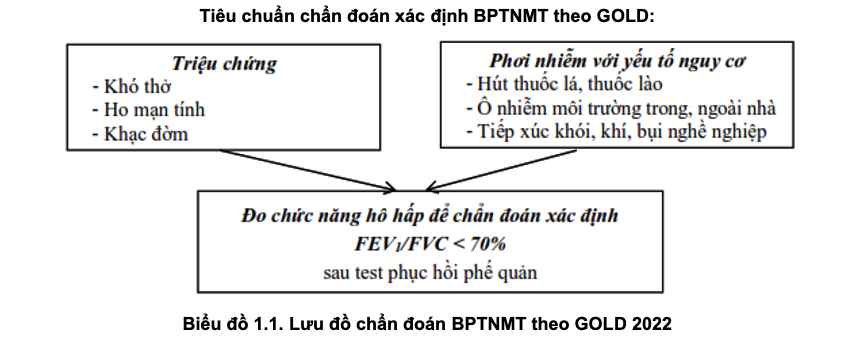
c) Chẩn đoán phân biệt
- Lao phổi: gặp ở mọi lứa tuổi, ho kéo dài, khạc đờm hoặc có thể ho ra máu, sốt nhẹ về chiều, gầy sút cân... X-quang phổi: tổn thương nhiều nốt đông đặc tụ đám hoặc dạng hang, thường ở đỉnh phổi. Xét nghiệm đờm hoặc dịch rửa phế quản: nhuộm huỳnh quang thấy trực khuẩn kháng toan-cồn, hoặc Xpert MTB/RIF có vi khuẩn lao, hoặc thấy trực khuẩn lao khi nuôi cấy trên môi trường lỏng MGIT.
- Giãn phế quản: ho khạc đờm tái đi tái lại, đờm đục hoặc đờm mủ nhiều, nghe phổi có ran nổ, ran ẩm khu trú vùng tổn thương. Chụp cắt lớp vi tính ngực độ phân giải cao: thấy hình ảnh giãn phế quản.
- Suy tim ứ huyết: tiền sử tăng huyết áp, bệnh lý van tim; X-quang phổi: bóng tim to, có thể có dấu hiệu phù phổi, đo chức năng hô hấp: rối loạn thông khí hạn chế, không có tắc nghẽn, xét nghiệm pro-BNP tăng, suy tim có giảm chức năng tâm thu thất trái.
- Viêm toàn tiểu phế quản lan tỏa (hội chứng xoang phế quản): gặp ở cả 2 giới, hầu hết nam giới không hút thuốc, có viêm mũi xoang mạn tính. X-quang phổi và chụp cắt lớp vi tính độ phân giải cao: nhiều nốt mờ nhỏ lan tỏa dạng trung tâm tiểu thùy và ứ khí.
- Hen phế quản (xem chi tiết bảng 1.2).
Bảng 1.2. Chẩn đoán phân biệt BPTNMT với hen phế quản

1.3. Đánh giá bệnh phổi tắc nghẽn mạn tính
Mục tiêu của đánh giá BPTNMT để xác định mức độ giới hạn của luồng khí thở, ảnh hưởng của bệnh đến tình trạng sức khỏe của người bệnh và nguy cơ đợt cấp trong tương lai giúp điều trị bệnh hiệu quả hơn.
Đánh giá BPTNMT dựa trên các khía cạnh sau: mức độ tắc nghẽn đường thở, độ nặng của triệu chứng hiện tại và sự ảnh hưởng của bệnh đối với sức khỏe và cuộc sống của bệnh nhân, tiền sử đợt cấp trong năm trước) và các bệnh lý đồng mắc.
a) Đánh giá mức độ tắc nghẽn đường thở

b) Đánh giá triệu chứng và ảnh hưởng của bệnh
Công cụ để đánh giá triệu chứng và sự ảnh hưởng của bệnh lên tình trạng sức khỏe của người bệnh:
- Bộ câu hỏi về mức độ khó thở được hiệu chỉnh của Hội đồng nghiên cứu y khoa Anh (mMRC) (phụ lục 3): gồm 5 câu hỏi với điểm cao nhất là 4, điểm càng cao thì mức độ khó thở càng nhiều. mMRC < 2 được định nghĩa là ít triệu chứng, mMRC ≥ 2 được định nghĩa là nhiều triệu chứng.
- Bộ câu hỏi CAT (phụ lục 2) gồm 8 câu hỏi, tổng điểm 40, điểm càng cao thì ảnh hưởng của bệnh tới tình trạng sức khỏe của bệnh nhân càng lớn. CAT < 10 được định nghĩa ít triệu chứng, ít ảnh hưởng, CAT ≥ 10 được định nghĩa nhiều triệu chứng, ảnh hưởng của bệnh nhiều, CAT ≥ 20 được định nghĩa rất nhiều triệu chứng. CAT đánh giá ảnh hưởng của BPTNMT lên tình trạng sức khỏe chung của bệnh nhân toàn diện hơn mMRC.
c) Đánh giá nguy cơ đợt cấp
Dựa vào tiền sử đợt cấp trong năm trước (số đợt cấp và mức độ nặng của đợt cấp) mà bệnh nhân được phân loại vào 2 nhóm nguy cơ. Số đợt cấp/năm: 0-1 đợt cấp nhẹ- trung bình (không phải nhập viện, không hoặc có sử dụng kháng sinh và/hoặc corticosteroid) được định nghĩa là nguy cơ thấp. Số đợt cấp/năm: ≥ 2 đợt cấp nhẹ- trung bình hoặc ≥ 1 đợt cấp nặng phải nhập viện hoặc cấp cứu được định nghĩa là nguy cơ cao.
d) Đánh giá bệnh phổi tắc nghẽn mạn tính theo nhóm ABCD
Phân nhóm ABCD dựa vào:
- Mức độ triệu chứng, ảnh hưởng của bệnh (mMRC, CAT).
- Nguy cơ đợt cấp (tiền sử đợt cấp/năm, độ nặng đợt cấp).
BPTNMT được đánh giá tổ hợp theo biểu đồ 1.2: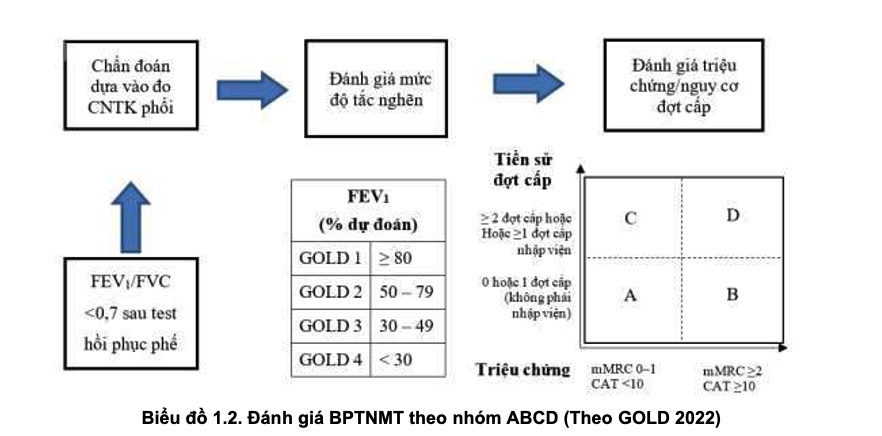
- BPTNMT nhóm A - Nguy cơ thấp, ít triệu chứng: có 0 - 1 đợt cấp trong vòng 12 tháng qua (đợt cấp không nhập viện) và mMRC 0 - 1 hoặc CAT < 10.
- BPTNMT nhóm B - Nguy cơ thấp, nhiều triệu chứng: có 0 - 1 đợt cấp trong vòng 12 tháng qua (đợt cấp không nhập viện) và mMRC ≥ 2 hoặc điểm CAT ≥ 10.
- BPTNMT nhóm C - Nguy cơ cao, ít triệu chứng: có ≥ 2 đợt cấp trong vòng 12 tháng qua hoặc ≥ 1 đợt cấp nặng phải nhập viện hoặc phải cấp cứu và mMRC 0 - 1 hoặc điểm CAT <10.
- BPTNMT nhóm D - Nguy cơ cao, nhiều triệu chứng: có ≥ 2 đợt cấp trong vòng 12 tháng qua hoặc ≥ 1 đợt cấp phải nhập viện hoặc phải cấp cứu và mMRC ≥ 2 hoặc điểm CAT ≥ 10.
Sau khi đánh giá toàn diện, bệnh nhân nên được phân loại theo mức độ tắc nghẽn GOLD1234 và nhóm ABCD. Ví dụ: Chẩn đoán: BPTNMT GOLD 4, nhóm B.
1.4. Chỉ định chuyển khám chuyên khoa
Bệnh nhân nên được xem xét chuyển tuyến trên để khám chuyên khoa Hô hấp trong một số tình huống lâm sàng sau:
- Bệnh nhân có triệu chứng lâm sàng và/hoặc X-quang ngực gợi ý BPTNMT nhưng kết quả Hô hấp ký không thỏa tiêu chuẩn chẩn đoán xác định.
- Bệnh nhân bị đợt cấp thường xuyên hoặc phải nhập viện nhiều lần dù đã được điều trị đầy đủ bằng các thuốc hiện có.
- Bệnh nhân cần được cá thể hóa điều trị dựa trên kiểu hình như: hen chồng lấp BPTNMT, BPTNMT có căng phồng phổi quá mức, BPTNMT có khí phế thũng khu trú hoặc có bóng khí, suy hô hấp giảm oxy máu hoặc tăng CO2 máu.
- Bệnh nhân BPTNMT có các bệnh đồng mắc khó điều trị (xem chương Bệnh đồng mắc).
- Đăng nhập để gửi ý kiến

